Usted está aquí
Artículo

Factores que afectan al sueño/descanso de los pacientes en una Unidad de Reanimación Post-quirúrgica. Rol de enfermería
Enferm. anest.-reanim. ter. dolor (Internet) Vol.3 nº1 2018 / ISSN: 2529-9670
Autor: Israel Cabrera Silva, I.*; Moreno Martínez, M.V.*; Fernández Timoner, M.E.**; García Gozalo, J.**; Morón Suarez, M.M.*; Amorós Cerdá, S.M.***/
*Enfermero. Unidad de Reanimación Hospital Universitari Son Espases.. Palma de Mallorca. Baleares. España; ** TCAE. Unidad de Reanimación Hospital Universitari Son Espases.. Palma de Mallorca. Baleares. España; ***Enfermera. Hospital de día médico. Hospital Universitari Son Espases.. Palma de Mallorca. Baleares. España Profesora asociada de la Universitat de les Illes Balears.
Contacto: israel.cabrera@ssib.es
RESUMEN
Introducción y objetivos: Los pacientes ingresados en unidades post-quirúrgicas presentan frecuentemente alterado su patrón sueño/descanso, necesario para su recuperación. Los objetivos son: Identificar qué factores alteran el sueño/descanso, elaborar un protocolo para favorecer el descanso del paciente post-quirúrgico y diseñar un registro de actividades realizadas, adaptándolo al programa informático del hospital. Método: Revisión bibliográfica del 2005 hasta el 2016 en las bases de datos Cuiden, en Dialnet, así como manuales y guías clínicas sobre los factores y estrategias que influyen en el descanso del paciente. Descriptores utilizados: Patrón reposo-sueño; descanso; cuidados postoperatorios; cuidados críticos; protocolos. El protocolo se ha realizado siguiendo la terminología NANDA, NIC, NOC. Va dirigido a los profesionales de Reanimación post-quirúrgica de un hospital de tercer nivel. Intervenciones: Los factores perturbadores del sueño/descanso mencionados en la literatura son: luz, ruido, monitorización/aparataje, actividades nocturnas del personal, dolor/disconfort, miedo/ansiedad. Las principales actividades incluidas en el protocolo van dirigidas a minimizar la luz, el ruido, promover un entorno cómodo y seguro, establecer un patrón de actividad/sueño, promover el bienestar psicológico, priorizar los cuidados y actividades nocturnas, consensuar el horario de medicación además de prevenir y controlar el dolor. Para el registro de actividades se ha elaborado una pestaña en el programa informático del hospital. Conclusiones: Identificar y minimizar los factores perturbadores del sueño y elaborar un protocolo permite concienciar a los profesionales, adecuar estas unidades a las necesidades de descanso del paciente, facilitando las actividades a los profesionales de nueva incorporación y optimizando recursos económicos y humanos. Palabras clave (MeSH/DeSC): Patrón reposo-sueño; descanso; cuidados postoperatorios; cuidados críticos; protocolos.
ABSTRACT
Introduction and objective: . The patients admitted at post-surgical units present frequently altered its pattern dream/rest, necessary for its recovery. The objectives are: To identify what factors alter to the dream/rest, to elaborate a protocol in order to favour the rest of the post-surgical patient and to design a registry of made activities, adapting it to the computer science program of the hospital. Method Bibliographical research from the 2005 until the 2016 in the data bases Cuiden, Dialnet, manuals and clinical guides about factors and strategies that influence in the rest of the patient. Description used: sleep disorder; bed rest; postoperative care; critical care; nursing protocols. The protocol has been made following terminology NANDA, NIC, NOC. It goes directed professionals of post-surgical Resuscitation of a hospital of third level. Interventions: The disturbing factors of the dream/rest mentioned in literature are: light, noise, monitoring, devices, nighttime’s activities of the personnel, pain/discomfort, fear and anxiety. Most of the activities including in the protocol go directed to diminish the light/noise, to promote comfortable surroundings, to establish an activity pattern rest/dream, to promote the psychological well-being, to prioritize the cares and nighttimes activities, to consensual the medication schedule, to prevent and to control the pain. For the registry of activities a computer science eyelash in the program has been elaborated. Conclusions: To identify and to diminish the disturbing factors of the dream and to elaborate a protocol, allow to make conscious to the professionals, to adapt these units to the necessities of rest of the patient, being facilitated the activities to the professionals of new incorporation and optimizing economic and human resources. Key Words: Sleep disorder; bed rest; postoperative care; critical care; nursing protocols.
INTRODUCCION
El sueño es un componente esencial en la salud. Cada persona tiene un patrón individual de sueño según su edad, situación y características propias. Para conseguir un “sueño reparador” el individuo debe alcanzar todas las etapas de un ciclo de sueño no REM, compuesto de cuatro estados que van del más superficial al más profundo, seguido de uno REM, fase en la que soñamos, en un periodo de descanso de 7 a 8 horas. Los pacientes ingresados en unidades post-quirúrgicas presentan alterado su patrón sueño/descanso, con despertares frecuentes y fragmentados, ausencia o reducción de sueño REM, predominio de las fases 1 y 2 (adormecimiento y sueño ligero), períodos de sueño diurno y disminución de la eficiencia del sueño, lo cual puede retrasar su recuperación y restablecimiento de la salud1,2.
La alteración del sueño afecta al bienestar y calidad de vida de los pacientes y repercute en aspectos psicológicos y fisiológicos del mismo2,3. Diferentes autores refieren que la falta de sueño incrementa los niveles de ansiedad, altera el humor, provoca irritabilidad, delirio, somnolencia y fatiga en el paciente hospitalizado2,4,5. Tiene, además, consecuencias en la percepción del dolor, en la actividad diaria del paciente, aumentando el riesgo de caídas y dependencia a psicofármacos2,6,7. La literatura describe múltiples efectos fisiopatológicos de la deprivación del sueño que afectan al sistema inmunitario, neurológico, vascular, endocrino y renal, alterando el equilibrio simpático/parasimpático, el metabolismo de la glucosa, el aumento de los marcadores de inflamación, hipertensión arterial, aumento de la frecuencia cardíaca y excreción de catecolaminas en orina2,5,8.
La falta de sueño constituye un importante problema en las unidades de cuidados postquirúrgicos y críticos, donde la conciliación del mismo es difícil. Estos entornos son altamente tecnológicos y están considerados como un medio hostil, en los cuales la monitorización es compleja y continua para dar una atención integral al paciente. El equipo de enfermería es responsable de proporcionar los cuidados necesarios para garantizar el sueño y descanso de los pacientes, actuando sobre los factores que lo impiden o dificultan. Aunque algunas causas no pueden ser eliminadas en su totalidad, hay elementos que pueden ser modificados y factores que pueden atenuarse1,7,9. Un descanso correcto mejora la recuperación y puede contribuir a una disminución de la morbimortalidad asociada a la intervención quirúrgica. La atención del paciente postquirúrgico debe contemplar la necesidad de sueño/descanso, quinta necesidad básica según Virginia Henderson, dándole la importancia que merece para que los cuidados enfermeros sean continuos, integrales y de calidad1.
Los objetivos de este trabajo son:
· Identificar los factores causantes de la alteración del sueño/descanso de los pacientes descritos en la literatura.
· Elaborar un protocolo para favorecer el descanso del paciente post-quirúrgico.
· Diseñar un registro de actividades realizadas, adaptándolo al programa informático del hospital.
METODOLOGIA
Se realizó una revisión bibliográfica en las bases de datos Cuiden, en Dialnet, así como una búsqueda dirigida en manuales y guías clínicas sobre los factores y estrategias que influyen en el descanso del paciente. La búsqueda se acotó al periodo 2005-2016 en los idiomas español e inglés. Los descriptores utilizados fueron: Patrón reposo-sueño; descanso; cuidados postoperatorios; cuidados críticos; protocolos y en inglés sleep disorder; bed rest; postoperative care; critical care; nursing protocols.
Se utilizaron los descriptores en castellano o inglés según la base de datos utilizada, y la combinación de los mismos con los operadores booleanos AND y OR. La selección de los artículos se realizó inicialmente por el título y el resumen. Se excluyeron los estudios realizados en pacientes de unidades pediátricas. En la tabla 1 se reflejan los descriptores y términos de búsqueda.
El protocolo se ha realizado siguiendo la terminología NANDA, NIC, NOC con la herramienta EDUCSA10 y aplicando los niveles de evidencia encontrados en la literatura. Va dirigido a los profesionales de Reanimación post-quirúrgica de un hospital de tercer nivel. La población diana son los pacientes ingresados en esta unidad.
RESULTADOS/INTERVENCIONES
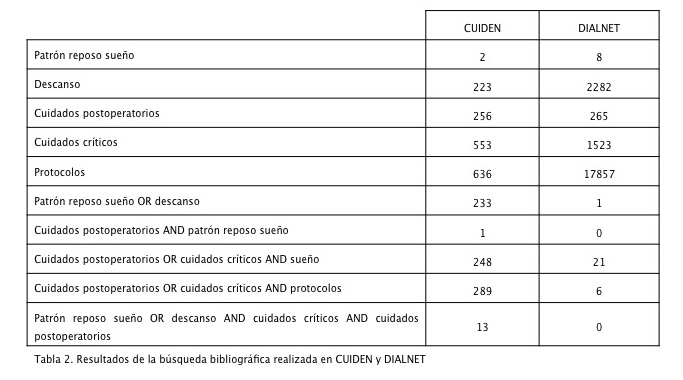
En la tabla 2 se presentan los resultados de la búsqueda bibliográfica realizada en Cuiden y Dialnet.
Los factores perturbadores del sueño más mencionados en la literatura son la luz, el ruido, la monitorización y el aparataje, las actividades nocturnas del personal, la presencia de dolor/disconfort y el miedo/ansiedad.
En este artículo se describen las principales actividades incluidas en el protocolo, basadas en los hallazgos de la literatura y adaptadas a nuestra unidad:
· 185009 Ajustar el ambiente:
o Reducir al máximo la cantidad de luz:
§ Dejar la mínima luz necesaria en la unidad, evitar encender la luz del box cuando entremos para alguna actividad utilizando pequeñas linternas y evitar que las luces de las pantallas de ordenadores, monitores u otro aparataje incidan de forma directa sobre el paciente.
o Disminuir al máximo la intensidad del ruido:
§ Hablar en voz baja, evitando conversaciones que puedan ser oídas por el paciente.
§ Cerrar la puerta del box en la medida de lo posible
§ Evitar hacer ruido al abrir o cerrar puertas.
§ Bajar el volumen del teléfono.
§ Reducir el volumen de las alarmas del monitor y aparataje (bombas de infusión, respirador….).
§ Ajustar el volumen de los timbres.
o Promover un entorno cómodo y seguro:
§ Favorecer la posición más cómoda atendiendo a su estado y a la intervención quirúrgica realizada.
§ Minimizar el número de dispositivos, cables y sistemas conectados.
§ Comprobar que tubos y cables no queden debajo del paciente evitando lesiones y oclusiones.
§ Ajustar la medición de presión arterial no invasiva (PANI) según necesidades del paciente.
§ Revisar la ropa de la cama para que esté limpia y sin arrugas, retirando la ropa innecesaria.
· 185015 Establecer un patrón de Actividad/Sueño adecuado:
o Evitar sueño diurno y promover la sedestación y actividad precoz durante el día, teniendo en cuenta las limitaciones y restricciones terapéuticas.
· 185020 Reducir las actividades y cuidados de enfermería en periodo nocturno, evitando en la medida de lo posible interrupciones en el sueño del paciente.
· 185021 Consensuar con el equipo médico el ajuste de los horarios de medicación. En relación a la medicación vía oral, administrarla antes del sueño del paciente; haciendo coincidir la toma de inductores del sueño con el periodo de reducción de estímulos. La medicación endovenosa de forma discreta y silenciosa.
· 185012 Promover el bienestar psicológico:
o Proporcionar la intimidad necesaria.
o Ofrecerle nuestro apoyo resolviendo sus dudas y miedos.
o Recordar al paciente la importancia del sueño para favorecer su recuperación y reducir posibles complicaciones.
· 185004 Prevenir y controlar el dolor, de forma que no dificulte la conciliación del sueño:
o Ajustar los horarios de administración de analgesia a las circunstancias concretas del paciente.
Para dar respuesta al tercer objetivo, se han diseñado e implantado unas pestañas informáticas que permiten identificar y registrar las principales actividades de los profesionales para respetar el sueño y facilitar el descanso nocturno.
DISCUSION Y CONCLUSIONES
La literatura describe que los pacientes ingresados en una unidad de cuidados críticos presentan alteración del patrón reposo/sueño. El sueño se describe de mala calidad, con frecuentes interrupciones durante la noche1,2. Los elementos perturbadores identificados hacen referencia a factores ambientales o externos y a factores derivados de la situación física y emocional del paciente.
Entre los factores ambientales los más mencionados son la luz, el ruido y las actividades enfermeras 1,2,9. La presencia de luz ininterrumpida impide mantener el ritmo circadiano normal9. Se aconseja aprovechar la luz natural durante las horas diurnas y minimizar la luz artificial en periodos nocturnos, dejando sólo la estrictamente necesaria 5,9. La unidad está dotada de ventanas que permiten la entrada de luz natural. Se ha incluido en el protocolo la disminución de luz artificial en el período nocturno, supliendo los focos del techo de luz fría por flexos accesorios de luz cálida. Como medidas adicionales se evita que la luz del ordenador incida directamente en el paciente, utilizando un fondo de pantalla oscuro o girando el monitor y el uso de pequeñas linternas para determinadas actividades de los profesionales.
El ruido se considera la primera causa de desvelo generado en las unidades de críticos1. Los niveles de ruido recomendados en los hospitales permiten niveles inferiores de 40 a 45 dB durante el día y de 35 a 40 dB en horario nocturno3,11. En las unidades de críticos, la intensidad media recomendada de los niveles sonoros es alrededor de 75dB con picos de hasta 95dB. En estas unidades, la bibliografía refiere como principales fuentes de ruido las alarmas de los monitores, las bombas de infusión, los ventiladores y, en general, la monitorización y el uso de equipos biomédicos1,3. Se aconseja minimizar en lo posible el volumen de las alarmas de los dispositivos y adecuar los límites a la situación real del paciente, evitando alarmas innecesarias1,3,5,11.
Sin embargo, las principales fuentes de ruido percibidas por el paciente son el teléfono y las conversaciones del equipo sanitario a pie de cama que puede interpretar de forma parcial o errónea y producirle ansiedad1,3,5.
Estamos de acuerdo con Tobar5 en la necesidad de concienciar a los profesionales que trabajan en estas unidades en modular el tono de voz, ser respetuosos con el paciente y disminuir las conversaciones a pie de cama o en la puerta de la habitación. En el protocolo elaborado se hace una mención explícita a estos aspectos.
Tineo1 refiere que la ausencia de ruidos habituales domésticos es considerado un factor estresor que puede disminuir la cantidad y calidad del sueño del paciente hospitalizado.
Según Aragón9, la monitorización y aparataje son factores que provocan ruido y reducen la movilidad del paciente. Esta reducción de la movilidad es la sensación más referida por los pacientes como perjudicial para la conciliación del sueño. En las unidades postquirúrgicas esta variable es difícilmente modificable, ya que no podemos prescindir de los cables, vías, sistemas de sueroterapia, sondas, catéteres o drenajes que puedan llevar los pacientes. Si se puede acomodarle, dar margen a las líneas de los cables y retirar accesorios innecesarios. Todo ello influirá de forma positiva en la conciliación del sueño. Ledda2 refiere que las actividades rutinarias de enfermería como la toma de constantes son los factores que más interrumpen el sueño. Consideramos necesario hacer una correcta valoración de las necesidades del paciente y ajustar los tiempos de medición de las constantes. Por ello, se ha incluido en el protocolo la recomendación de priorizar las actividades en los periodos nocturnos, realizándose sólo las necesarias según el estado del paciente5.
En relación a los factores derivados de la situación física y emocional del paciente, el dolor/disconfort propios de la cirugía es el factor físico más mencionado en la literatura. Al padecer dolor, se experimenta una disminución de la calidad del sueño, de la capacidad cognitiva y predisposición a sufrir depresión y ansiedad12. El disconfort (código 214 NANDA) está definido como una percepción de falta de tranquilidad y alivio en las dimensiones física, psicoespiritual, ambiental, cultural y/o social10.
Como factores emocionales se describen la ansiedad, el miedo y la preocupación por la familia. La ansiedad normalmente dificulta la conciliación del sueño y el mantenimiento del mismo, pudiendo establecerse esta relación en sentido contrario, siendo la falta de sueño un posible desencadenante de ansiedad y problemas emocionales6,7,12.
Aunque en la literatura encontrada, están claramente identificados estos factores como perturbadores del sueño, el traslado de la evidencia científica a la práctica clínica es difícil, especialmente en las unidades de críticos, donde el cumplimiento estricto de las pautas, protocolos de atención especializada y los hábitos arraigados en estas unidades, prevalecen, frecuentemente, sobre el respeto del sueño nocturno del paciente1,3,13.
Cada vez más unidades asistenciales y de cuidados intensivos están implementando programas de modificación de comportamiento del personal, incluyendo cambios en la rutina de los médicos y enfermeras, con el objetivo de disminuir los factores perturbadores del sueño7. Como elemento de mejora, se quiere promocionar la adhesión de los trabajadores de la unidad al proyecto SUEÑON, del cual, algunos ya son miembros.
En la actualidad se está adaptando el protocolo al nuevo formato del hospital para su aprobación por la Comisión de Cuidados. Como líneas futuras de estudio se realizarán su implantación y evaluación y el cumplimiento del registro informático.
Por último queda decir que la elaboración de este protocolo permite concienciar a los profesionales y adecuar las características de la unidad a las necesidades de descanso del paciente, facilitando las actividades a los profesionales de nueva incorporación y optimizando recursos económicos y humanos.
Los autores declaran no tener conflicto de interés.
AGRADECIMIENTOS
Agradecer a nuestra anterior supervisora Sylvia M. Amorós, por su paciencia y saber motivarnos cuando "no veíamos tierra” y a nuestro gran amigo Mario De Toro por sus sabios consejos y a nuestra familia por creer en nosotros cuando le decíamos que íbamos toda la tarde a hacer un trabajo.
BIBLIOGRAFIA
1. T, Montero A, Trujillo MJ, Rodríguez P, Gómez M, Valdivieso H, Santo M. ¿Por qué se altera la necesidad de descanso –sueño en los pacientes ingresados en cuidados críticos?. Rev Cient Soc Esp Enferm Neurol. 2011; 34 (2):39-45.
2. Ledda Aguilera O, Mario Diaz S., Haroldo Sánchez G. Trastornos del sueño en el paciente adulto hospitalizado. Rev Hosp Clin Chile. 2012; 23: 13-20.
3. Achury-Saldaña DM, Achury LF. Sueño en el paciente crítico: una necesidad insatisfecha en la unidad de cuidado intensivo. Invest enferm: imagen y desarrollo.2010; 12(1): 25-42
4. Serra LM. Trastornos en turnos, privación de sueño y sus consecuencias clínicas y médicos legales. Rev.Med.Clin.Condes. 2013;24(3):443-451.
5. Tobar E, Parada R. Trastornos del sueño en los pacientes críticos. Rev Hosp Clin Univ Chile 2012; 23: 21-23
6. Gómez C.A. Calidad del sueño de los pacientes ingresados en una Unidad de Cuidados Intensivos. Enferm Intensiva 2013; 24(1):3-11
7. Perea Baena MC. El silencio en la UCI. ¿Una utopía? Evidentia 2006 jul-ago; 3(10). En: http://www.index-f.com/evidentia/n10/241articulo.php [ISSN: 1697-638X]. Consultado el 15 de abril de 2015.
8. Pilkington S. Causes and consequences of sleep deprivation in hospitalised patients. Nurs Stand. 2013;27 (49):35-42.
9. Aragón P, Capella L, Fernández E, González B, De Juana S. Influencia de los factores ambientales en las alteraciones del sueño de los pacientes de una unidad coronaria. Enferm Cardiol 2011; 18(53):40-44.
10. Educsa. Educación continuada sanitaria. Versión web 2.1.2013[consultado 15 Feb 2013]. Disponible en: http://nandanocnic.educsa.com/info.php6.
11. Basco Prado L, Fariñas Rodríguez S, Hidalgo Blanco MA. Características del sueño de los pacientes en una unidad de cuidados intensivos. Rev Cubana Enfermer [Internet]. 2010 Jun; 26(2). Consultado el 15 de abril de 2015. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-03192010000200006&lng=es.
12. Mencías AB, Rodríguez JL. Trastornos del sueño en el paciente con dolor crónico. Rev Soc Esp Dolor 2012; 19(6):332-334.
13. Zaforteza C, García A, Amorós SM, Pérez E, Maqueda M, Delgado J. Elementos facilitadores y limitadores del cambio en la atención a los familiares del paciente crítico. Enferm Intensiva 2012; 23(3):121-131.
